Hola!
Les dejo el temario detallado, publicado por cátedra I para el año 2018.
Un saludo, Diego.
SEMINARIOS DE HISTOFISIOLOGIA (SH)
SH1 – SEMINARIO Nº 1: MICROSCOPÍA
A) OBJETO DE ESTUDIO DE LA HISTOLOGIA Y LA BIOLOGIA CELULAR
Definir los propósitos de la histología, la biología celular y molecular como ciencias.
Conocer los modelos y técnicas empleadas en las ciencias previamente mencionadas.
Explicar las características y utilidades principales de cada una de estas técnicas.
Reconocer a la Histología como una ciencia morfológica.
Reconocer al microscopio óptico (MO) y al microscopio electrónico de transmisión (MET)
como instrumentos de la histología y la biología celular respectivamente y a la estructura y
la ultraestructura como los niveles de información morfológica aportados por estos.
Explicar los conceptos de estructura y ultraestructura.
Diferenciar las características morfológicas de las funcionales.
Definir los conceptos de célula, tejido y órgano.
Describir los componentes de un tejido.
B) MICROSCOPIA
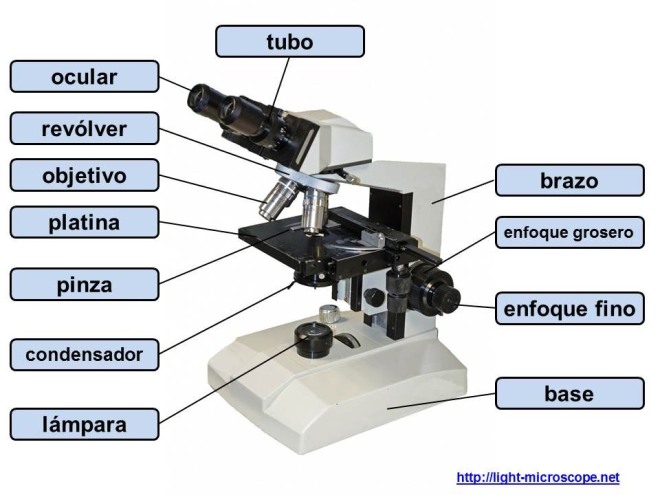
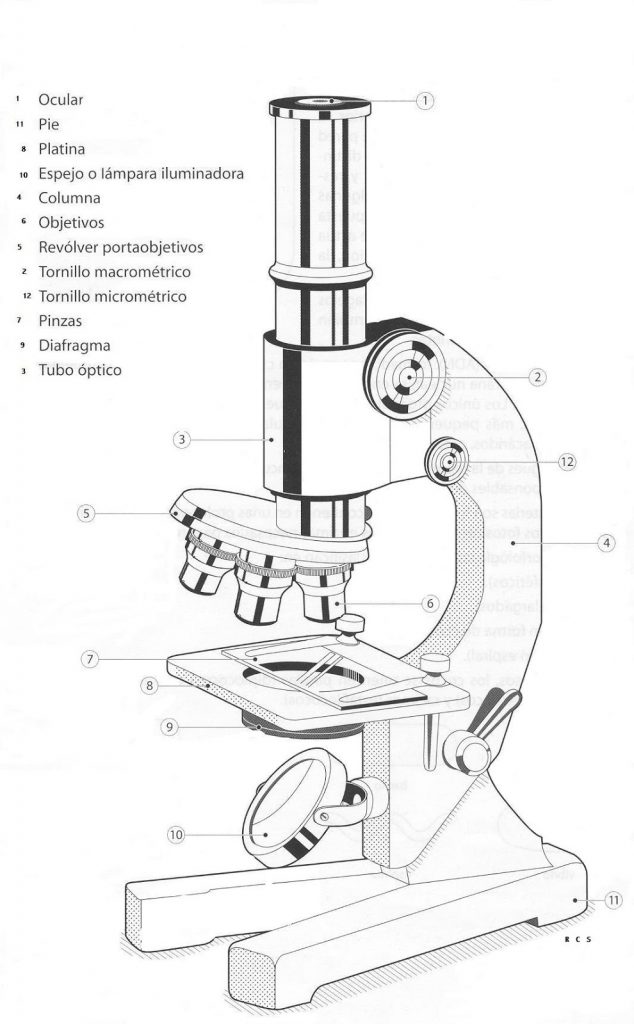
Describir las características de un microscopio.
Microscopios ópticos:
Describir las características de un microscopio óptico (MO).
Reconocer las partes constitutivas de un MO.
Describir los conceptos de poder resolutivo (PR), límite de resolución (LR) y aumento (A).
Conocer las posibles formas de aumentar el PR en base al análisis de la fórmula de LR.
Diferenciar los conceptos de PR y A.
Describir las características fundamentales de los diferentes tipos de microscopios
ópticos.
Ejemplificar utilidades científicas y médicas de los diferentes tipos de microscopios
ópticos.
Microscopios electrónicos:
Describir las características de un microscopio electrónico de transmisión (MET).
Describir las partes constitutivas de un MET.
Comparar las características de un MO y de un MET. Reconocer las ventajas y
desventajas de un MO y de un MET.
Describir las características de un microscopio electrónico de barrido (MEB).
Comparar las características de un MET y de un MEB. Reconocer las ventajas y
desventajas de cada uno de ellos.
Ejemplificar utilidades científicas y médicas de los diferentes tipos de los ME.
SH2 – SEMINARIO Nº 2: TÉCNICA HISTOLÓGICA
Definir el concepto de técnica histológica.
Conocer las características fundamentales del estudio de material biológico en forma
inmediata o in vivo y mediata o postmortem y reconocer las ventajas y desventajas de los
mismos.
Enumerar los pasos y fundamentos de la técnica histológica de rutina y de MET.
Reconocer las principales variables aplicables en la técnica histológica.
Describir las diferentes formas de: i. Obtener el material; ii. Conservar la estructura; iii. Dar
la consistencia adecuada a la muestra para que pueda ser cortada; iv. Ejecutar los cortes
histológicos; v. Hacer visibles distintos componentes celulares y tisulares.
Reconocer las diferencias en los pasos de la técnica histológica utilizada para MO y MET.
Explicar los conceptos de basofilia y acidofilia. Conocer algunos colorantes básicos y ácidos.
Mencionar los fundamentos de la coloración de los distintos componentes tisulares en base
a su composición ultraestructural y bioquímica.
Explicar los conceptos de ortocromasia y metacromasia. Mencionar algunos colorantes
metacromáticos y reconocer componentes tisulares metacromáticos.
Técnicas histológicas especiales: Explicar los conceptos de citoquímica e histoquímica.
Reconocer los fundamentos, pasos y utilidades de los distintos tipos de técnicas cito e
histoquímicas (PAS, Feulgen, Sudán, técnicas de detección enzimáticas,
inmunohistoquímica, radioautografía, hibridización in situ). Jerarquizar la utilidad de cada
una de ellas.
Resolver cómo deben modificarse los pasos de la técnica histológica de acuerdo a lo que
desee detectarse en el preparado.
SH3 – SEMINARIO Nº 3: TEJIDO EPITELIAL
A) TEJIDOS
Definir el concepto de tejido.
Enunciar los tipos básicos de tejido. Conocer el origen embriológico de cada uno de ellos.
Ejemplificar funciones biológicas de estos tejidos y relacionarlos con su estructura.
Definir los conceptos de parénquima y estroma de un órgano.
B) TEJIDO EPITELIAL
Definir el concepto de tejido epitelial.
Describir las características morfológicas (estructurales y ultraestructurales) de los
diferentes epitelios y relacionarlas con su función: revestimiento, secreción, sensibilidad,
intercambio acuoso, intercambio gaseoso.
Célula epitelial: explicar el concepto de polaridad celular y de dominios de membrana.
Establecer relaciones entre estos dos conceptos.
Reconocer las características ultraestructurales, bioquímicas y funcionales de las
especializaciones de membrana de dominio apical. Explicar el concepto de cilios,
microvellosidades, chapa estriada, ribete en cepillo y estereocilias. Relacionar dichas
estructuras con la función de los diferentes epitelios de revestimiento.
Reconocer las características ultraestructurales, bioquímicas y funcionales de las
especializaciones de membrana de dominio laterobasal: zónula occludens o unión
hermética, zónula adherens o uniones de anclaje, mácula adherens o desmosomas, uniones
nexus, hemidesmosomas, contactos focales.
Explicar la composición estructural, ultraestructural y bioquímica, origen, e importancia
fisiológica de la lámina y membrana basal.
Explicar las características ultraestructurales, bioquímicas y funcionales del glucocálix.
Explicar los procesos de proliferación y regeneración de las células epiteliales.
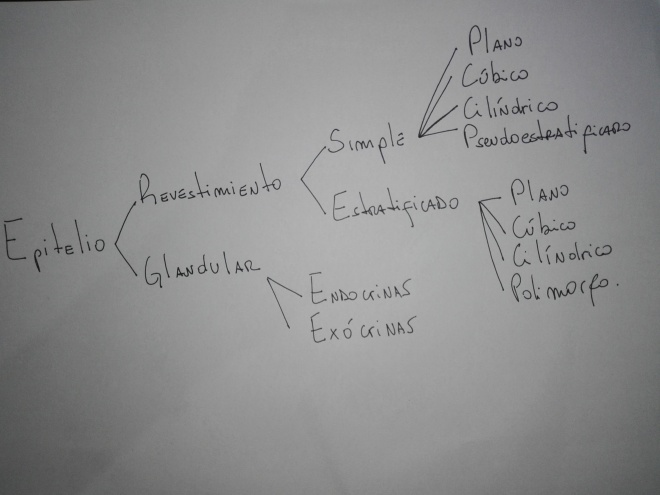
Justificar el criterio de clasificación del epitelio en: epitelio de revestimiento y epitelio
glandular.
B1) TEJIDO EPITELIAL DE REVESTIMIENTO
Describir las características morfológicas (estructurales y ultraestructurales) que permiten
identificar el epitelio de revestimiento en un preparado histológico de rutina y en MET.
Explicar los fundamentos de la clasificación morfológica basada en el número de capas
celulares y en la forma de las células apicales. Describir las características morfológicas de
cada tipo de epitelio de revestimiento. Citar ejemplos de cada uno de ellos y su localización.
Relacionar su localización y características morfológicas con la función.
Entender los conceptos de endotelio y mesotelio.
B2) TEJIDO EPITELIAL GLANDULAR
Describir las características morfológicas (estructurales y ultraestructurales) y funcionales
que permiten identificarlo en un preparado histológico de rutina y MET. Explicar los
fundamentos de la clasificación del epitelio glandular en exócrino y endócrino.
Comprender el origen embriológico de las glándulas exócrinas y endócrinas.
B2.1) TEJIDO EPITELIAL GLANDULAR EXOCRINO
Describir las características estructurales que permiten identificarlo.
Justificar los criterios de los distintos tipos de clasificaciones:
a. Número de células.
b. Mecanismo de secreción.
c. Componente de secreción.
d. Morfología: i) forma del adenómero; ii) ramificaciones del adenómero; iii)
ramificaciones del conducto excretor.
Aplicar esta clasificación a los distintos tipos morfológicos de epitelios glandulares. Enunciar
ejemplos de cada uno y describir sus funciones
Describir los distintos tipos morfológicos de epitelios glandulares.
Establecer el diagnóstico diferencial entre los distintos tipos morfológicos de epitelios
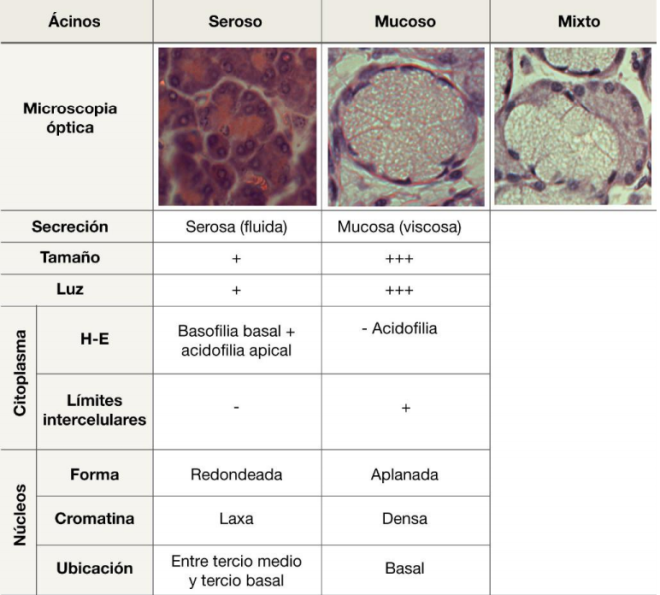
glandulares exócrinos en base a las diferencias entre: i) alvéolo, túbulo y acino; ii) acino
seroso y mucoso.
Mencionar técnicas especiales que sean de utilidad para el estudio de este tipo de tejido.
Explicar los distintos mecanismos de secreción celular: holócrina, apócrina y merócrina.
SH4 – SEMINARIO Nº 4: TEJIDO CONECTIVO NO ESPECIALIZADO Y TEJIDO ADIPOSO
A) TEJIDO CONECTIVO
Describir las características morfológicas propias del tejido conectivo (TC).
Establecer el diagnóstico diferencial con tejido epitelial.
Explicar las funciones generales del TC.
Fundamentar la clasificación del TC en no especializado y especializado.
Explicar el concepto de mesénquima y estroma.
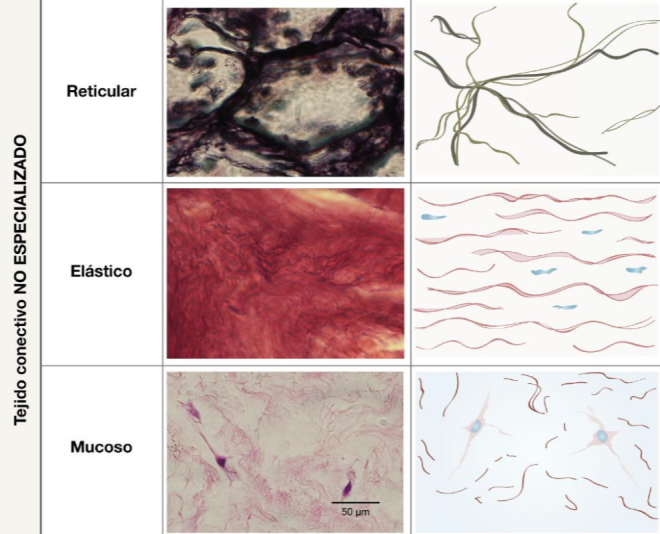
B) TEJIDO CONECTIVO NO ESPECIALIZADO (TCNE)
Describir las características morfológicas propias del TCNE.
Establecer el diagnóstico diferencial con tejido epitelial.
Explicar las características morfológicas y funcionales de los distintos tipos de TCNE.
Explicar los criterios de clasificación del TCNE. Explicar el diagnóstico diferencial entre los
distintos tipos de TCNE.
Describir la estructura, ultraestructura y funciones de los componentes celulares e
intercelulares del TCNE.
Explicar el concepto y el rol de sistema fagocito mononuclear.
Explicar las características morfológicas y funcionales diferenciales entre los distintos
componentes celulares e intercelulares del TCNE.
Mencionar y fundamentar el empleo de técnicas especiales para reconocer los distintos
componentes tisulares en un preparado histológico.
Explique las características estructurales que le permiten diferenciar el TC colágeno laxo y el
TC colágeno denso.
Explicar la importancia de la diferenciación entre células estables y migratorias.
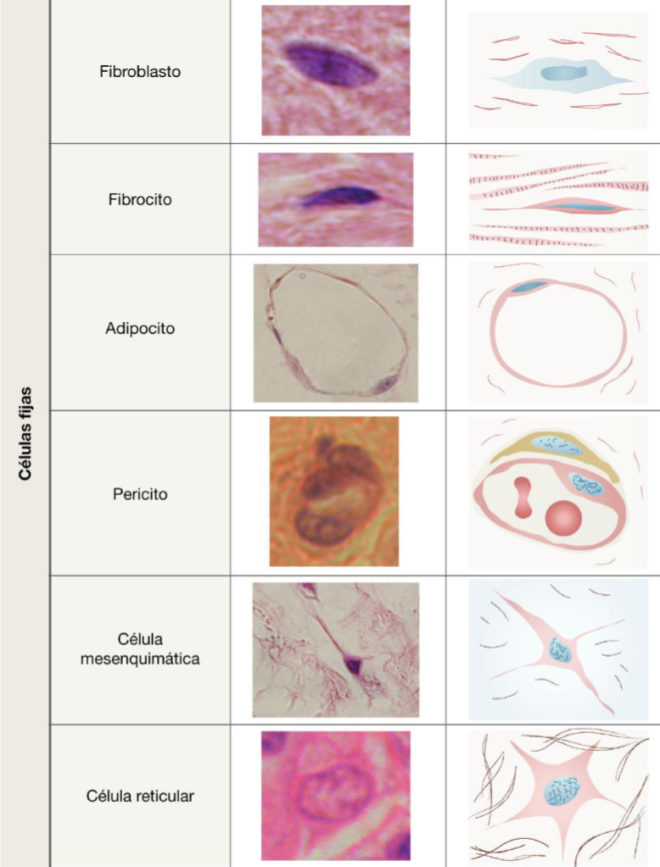
Explicar las diferencias estructurales y ultraestructurales de un fibroblasto y un fibrocito.
Explicar las funciones de los fibroblastos, los estímulos que inducen su proliferación y
reparación de lesiones.
Explicar qué es una célula mesenquimática.
Células migrantes del tejido conectivo: describir las principales características morfológicas y
funcionales.
Macrófago: explicar origen, activación y funciones.
Plasmocito: describir esctructura y ultraestructura y relacionarlas con su función. Describir
de qué células se diferencian
Mastocitos: describir su ultraestructura y relacionar su rol en las relaciones alérgicas.
Explicar qué es una fibra de colágeno. Explicar el proceso de síntesis, secreción y
modificaciones extracelulares del colágeno (como ejemplo de síntesis de proteína de
exportación) hasta la formación de las fibras de colágeno. Mencionar los distintos tipos de
moléculas de colágeno y su localización tisular.
Describir las fibras reticulares y elásticas. Mencionar técnicas especiales para localizarlas.
C) TEJIDO ADIPOSO
Reconocer al tejido adiposo como una forma especializada de TC.
Explicar las características morfológicas (estructurales y ultraestructurales) y funcionales del
tejido adiposo.
Justificar el uso de técnicas histológicas especiales para su reconocimiento.
Describir las características estructurales, ultraestructurales y funcionales del tejido adiposo
pardo.
Explicar las semejanzas y diferencias morfológicas (estructurales y ultraestructurales) del
tejido adiposo blanco y pardo.
SH5 – SEMINARIO Nº 5: TEJIDO CARTILAGINOSO Y HUESO.
A) TEJIDO CARTILAGINOSO
Reconocer al tejido cartilaginoso como una forma especializada de TC.
Describir las características morfológicas y funcionales del tejido cartilaginoso.
Describir las características estructurales, ultraestructurales y funcionales de sus
componentes celulares: condroblastos, condrocitos y células condroprogenitoras.
Describir las características estructurales, ultraestructurales y funcionales de la matriz
cartilaginosa: componentes químicos. Importancia funcional en la nutrición del cartílago.
Justificar el criterio de clasificación del tejido cartilaginoso en hialino, fibroso y elástico.
Mencionar ejemplos de cada tipo y su localización en el organismo.
Describir las siguientes estructuras: condroplasto, pericondrio, grupos isógenos coronarios y
axiles. Explicar su significación biológica.
Explicar los procesos de histogénesis, crecimiento y calcificación de este tejido. Explicar por
qué mueren los condrocitos cuando se calcifica la matriz. Cartílago hialino: explicar su
histogénesis y crecimiento: centros de condrificación, grupos isógenos, pericondrio;
crecimiento aposicional e intersticial.
Articulaciones: breve clasificación de los tipos de articulaciones. Sus componentes: cartílago
articular, cápsula articular fibrosa, membrana sinovial y líquido sinovial. Procesos de
degeneración y desgaste.
Describir las características estructurales que permiten identificarlo en un preparado
histológico de rutina.
Justificar el empleo de técnicas histológicas especiales para el estudio del tejido
cartilaginoso. Describir cómo se observa el cartílago con azul de toluidina.
B) TEJIDO OSEO
Reconocer al tejido óseo cómo un TC especializado.
Explicar las funciones del tejido óseo.
Explicar los tipos de histoarquitectura del hueso: hueso compacto y esponjoso: primario o
reticular y laminar. Describir la estructura y organización macroscópica y microscópica del
hueso esponjoso y compacto. Explicar las principales diferencias morfológicas entre ambos:
sistema de Havers (osteona, laminillas, conductos de Havers, conductos de Wolkman),
periostio, endostio.
Describir la estructura y función del periostio y del endostio.
Describir la morfología (estructura y ultraestructura) y función de los componentes
celulares: células osteoprogenitoras, osteoblastos, osteocitos y osteoclastos. Describir el
origen de cada una de ellas.
Describir la morfología (estructura y ultraestructura) y función de los componentes de la
matriz extracelular (orgánicos e inorgánicos). Explicar el concepto de osteoplasto. Describir
las características de la matriz intercelular ósea: estructura, composición, mecanismos de
formación. Importancia de las vesículas de matriz. Proceso de mineralización de la matriz.
Explicar los mecanismos fisiológicos que permiten el proceso de calcificación del hueso y la
regulación del metabolismo del calcio en el organismo. Explicar los procesos de osteólisis
osteocitaria y resorción ósea.
Explicar los procesos de histogénesis ósea (osificación endocondral e intramembranosa).
Relacionar la morfología de la placa epifisaria con los sucesos fisiológicos que ocurren
durante la osificación.
Explicar los procesos de crecimiento, modelación y remodelación ósea. Secuencia de
activación, resorción y formación de hueso. Factores hormonales y nutricionales que
influyen sobre el metabolismo óseo. Proceso de desmineralización del hueso en relación a la
edad. Concepto de unidad remodeladora ósea (BRU). Importancia funcional de la
remodelación ósea.
Explicar cómo se nutren las células del tejido óseo.
Comparar las siguientes características de los tejidos óseo y cartilaginoso: estructura
(componentes), función, nutrición y crecimiento (aposicional).
Explicar los fundamentos de dos técnicas histológicas usadas para su estudio al MO:
descalcificación con posterior coloración con H&E; y por desgaste. Describir los
componentes tisulares y las estructuras observadas con cada una de ellas.
SH6 – SEMINARIO Nº 6: SANGRE, MÉDULA ÓSEA Y HEMOPOYESIS.
A) SANGRE
Reconocer a la sangre como un TC especializado.
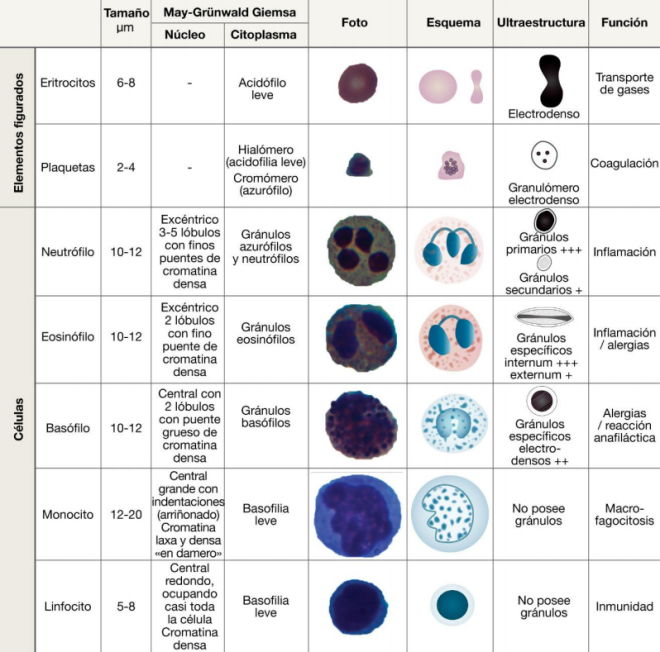
Mencionar los elementos formes de la sangre y sus funciones.
Explicar qué es el plasma y mencionar su composición química.
Explicar los fundamentos y utilidades de cada uno de los métodos utilizados para estudiar
este tejido: extendido o frotis, recuento globular, hematocrito. Describir la técnica para
realizar un frotis, indicar los colorantes usados y los resultados y utilidades de los mismos.
Eritrocito: Describir y reconocer su estructura y ultraestructura. Describir sus funciones.
Explicar la importancia de la hemoglobina y del citoesqueleto asociado a la membrana.
Describir su ciclo vital. Explicar qué es un reticulocito y qué importancia clínica tiene su
evaluación.
Plaquetas: describir y reconocer sus características estructurales y ultraestructurales.
Explicar sus funciones.
Neutrófilos: describir y reconocer sus características estructurales y ultraestructurales.
Describir sus funciones. Describir los tipos de gránulos y su contenido, explicar el proceso de
fagocitosis y relacionarlos con las funciones de este tipo celular.
Eosinófilos: Describir y reconocer sus características estructurales. Describir sus funciones.
Describir los tipos de gránulos y su contenido. Explicar el proceso de endocitosis y
degranulación y relacionarlos con las funciones de este tipo celular.
Basófilos: Describir y reconocer sus características estructurales y ultraestructurales.
Describir sus funciones. Describir sus granos y su contenido. Relacionarlo con sus funciones.
Explicar las diferencias y semejanzas con los mastocitos.
Linfocitos: describir y reconocer sus características estructurales y ultraestructurales.
Describir sus funciones. Mencionar los tipos de linfocitos. Explicar la relación entre los
linfocitos B y los plasmocitos.
Monocitos: describir y reconocer sus características estructurales y ultraestructurales.
Describir sus funciones. Explicar el concepto y el rol de sistema fagocito mononuclear.
Mencionar los valores aproximados de vida media de los elementos formes de la sangre.
Explicar la utilidad médica del conocimiento de los elementos formes de la sangre mediante
los métodos que sirven para estudiarlos.
Explicar el concepto de fórmula leucocitaria relativa y absoluta y cómo se obtiene.
Mencionar los valores normales de los recuentos de todos los elementos formes de la
sangre y los valores normales del recuento leucocitario relativo. Mencione qué utilidad
tiene cada una de ellas.
Describir la estructura (como se observan coloreados con May-Grünwald-Giemsa y con
H&E) y ultraestructura de los elementos formes de la sangre.
Mencionar el colorante utilizado para reconocer los reticulocitos. Describir la estructura y
ultraestructura de un reticulocito observado con este colorante.
B) MÉDULA ÓSEA Y HEMATOPOYESIS
Definir el concepto de hematopoyesis.
Reconocer al tejido hematopoyético como un TC especializado.
Describir los procesos de hematopoyesis: eritropoyesis, trombopoyesis, granulopoyesis,
monopoyesis y linfopoyesis a partir de células madre hematopoyéticas.
Describir la estructura y ultraestructura de las células morfológicamente reconocidas de las
distintas progenies sanguíneas.
Describir la estructura histológica de la médula ósea como órgano: nidos rojos y blancos,
megacariocitos, vasos y células del estroma.
Describir y explicar las diferencias estructurales y funcionales de la médula ósea blanca y
amarilla.
Mencionar los dos métodos principales utilizados para estudiar la médula ósea (extendido
de punción aspiración y corte de punción biopsia). Explicar las principales diferencias y
utilidades de los dos métodos.
Explicar el diagnóstico diferencial entre los distintos elementos celulares de la médula ósea.
Explicar el diagnóstico diferencial entre un megacariocito y un osteoclasto.
Explicar el concepto de célula madre o stem cell y de célula progenitora o unidad formadora
de colonia (UFC).
Explicar el concepto de factores estimuladores de colonias. Conocer ejemplos y las
funciones de cada uno de ellos. Regulación de la hemopoyesis.
SH7 – SEMINARIO Nº 7: TEJIDO MUSCULAR
A) TEJIDO MUSCULAR
Explicar las características morfológicas estructurales y ultraestructurales propias del tejido
muscular.
Establecer el diagnóstico diferencial entre tejidos epitelial, conectivo y muscular desde el
punto de vista estructural y ultraestructural.
Explicar qué es una fibra muscular, miofibrilla y miofilamento. Justificar la diferencia entre
los conceptos de fibra muscular y fibra de colágeno.
Explicar las características morfológicas que permiten hacer el diagnóstico diferencial entre
el TC colágeno denso y el tejido muscular en un preparado histológico de rutina
MÚSCULO ESTRIADO ESQUELÉTICO
Describir la estructura de una fibra muscular estriada esquelética.
Reconocer al músculo estriado esquelético como un sincicio celular.
Describir la estructura del endomisio, perimisio y epimisio.
Explique qué son las células satélites. Indique su ubicación y su importancia funcional.
Describir la organización ultraestructural y la composición bioquímica de los miofilamentos.
Explicar el proceso de contracción muscular a nivel ultraestructural y molecular. Describir la
función del calcio en la contracción del músculo estriado esquelético y mencionar los sitios
de almacenaje y acción. Acoplamiento de excitación-contracción en la fibra muscular
esquelética
Explicar la composición ultraestructural de un sarcómero.
Mencionar los tipos de fibras estriadas esqueléticas y sus características principales: fibras
rojas, intermedias y blancas.
Describir su inervación motora y sensitiva. Placa neuromuscular.
Explicar la histogénesis del músculo esquelético.
MÚSCULO ESTRIADO CARDIACO
Describir la estructura de una fibra muscular estriada cardíaca.
Describir la estructura, ultraestructura y funciones de las bandas escaleriformes.
Explicar la función de los gránulos secretorios de las fibras musculares de la aurícula.
Explicar las características morfológicas y funcionales de las células del sistema de
conducción.
MÚSCULO LISO
Mencionar la distribución, ubicación y relaciones en cada aparato o sistema.
Describir su estructura al MO y su ultraestructura de una fibra muscular lisa.
Describir las bases ultraestructurales y moleculares de la contracción. Remarcar sus
diferencias con el músculo estriado.
Describir la inervación del músculo liso; diferenciarlo con respecto a los demás tipos de
músculo.
SH8 – SEMINARIO Nº 8: TEJIDO NERVIOSO
Explicar las características morfológicas distintivas del tejido nervioso.
Explicar las funciones del tejido nervioso.
Mencionar los componentes tisulares del sistema nervioso central (SNC): neuronas, células
de la glía (astrocitos, oligodendrocitos, microglía, células ependimarias).
Describir los componentes tisulares del sistema nervioso periférico (SNP): neuronas, células
de la glía (células de Schwmann, células satélites).
Describir el origen embriológico del tejido nervioso que forma parte del SNC y del SNP.
Diferenciar el origen embriológico de la microglía.
Describir las características estructurales, ultraestructurales y funcionales de las neuronas y
de las células de la glía.
Describir las características estructurales y funcionales de la sustancia gris (SG) y blanca (SB).
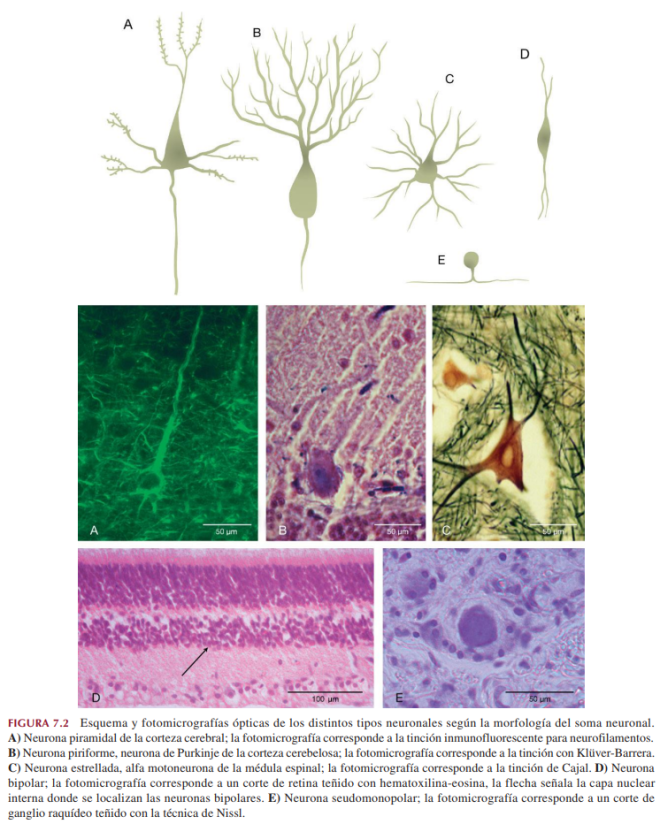
Explicar la clasificación de las neuronas según su morfología: pseudomonopolares,
bipolares, multipolares.
Explicar el criterio de clasificación de las neuronas Golgi tipo I y II. Importancia biológica y
funcional de la misma.
Describir las características estructurales y ultraestructurales de las neuronas. Describir las
diferencias estructurales, ultraestructurales y funcionales entre una dendrita y un axón.
Comprender la importancia funcional del transporte axonal (anterógrado y retrógrado) y su
implicancia funcional.
Explicar el proceso de mielinización. Describir las diferencias entre la mielinización central y
periférica. Mencionar técnicas empleadas para el reconocimiento de la mielina.
Comparar los axones mielínicos y amielínicos del SNP (número de axones rodeados por una
célula de Schwann, velocidad de conducción, nodos de Ranvier, conducción saltatoria).
Describir la estructura de un nervio (epineuro, perineuron y endoneuro): tipo de tejido que
compone el epineuro, el perineuron y el endoneuro, célula que sintetiza la matriz
extracelular del endoneuro.
Describir las características ultraestructurales y funcionales de la sinapsis química.
Mencionar los distintos tipos de sinapsis. Mencionar las técnicas de microscopia útiles para
su estudio. Explicar el rol del astrocito en las sinapsis químicas del SNC.
Explicar el concepto de circuitos neuronales.
Explicar el concepto de trofismo neuronal
Definir el concepto de neuropilo. Mencionar las técnicas histológicas especiales para
observarlo con el MO.
Explicar la estructura y ultraestructura de la barrera hemato-encefálica, hemato-raquídea y
encéfalo-raquídea. Explicar la importancia funcional de la barrera hemato-encefálica.
Mencionar en qué sitios está ausente.
Describir la estructura de los plexos coroideos y su función.
Describir las características estructurales y funcionales de las meninges.
Explicar los fundamentos y utilidades de las distintas técnicas histológicas empleadas para el
estudio del tejido nervioso. Describir las características estructurales de las células
neuronales y gliales con cada una de estas técnicas.
Técnica de Nissl: explique qué son los corpúsculos de Nissl, a que se debe su basofilia.
Relacionar la presencia de un núcleo de cromatina laxa y la gran cantidad de corpúsculos de
Nissl con la función de una neurona.
Mencionar técnicas de coloración especiales para detectar astrocitos.
Establecer el diagnóstico diferencial entre los tejidos epitelial, conectivo, muscular y
nervioso en un preparado histológico de rutina.
SH9 – SEMINARIO Nº 9: SISTEMA CARDIOVASCULAR
Definir los conceptos de órgano, sistema y aparato.
Definir el concepto de sistema circulatorio.
Mencionar los componentes del sistema circulatorio (cardiovascular o sanguíneo y linfático).
Mencionar las principales funciones de cada uno de los componentes del sistema
circulatorio.
Mencionar los tejidos básicos que constituyen el sistema circulatorio.
Explicar qué es el endotelio y cuáles son sus funciones. Permeabilidad, pinocitosis,
trancitosis, síntesis de sustancias. Su función como barrera selectiva de intercambio,
concepto de barreras hemato-tisulares.
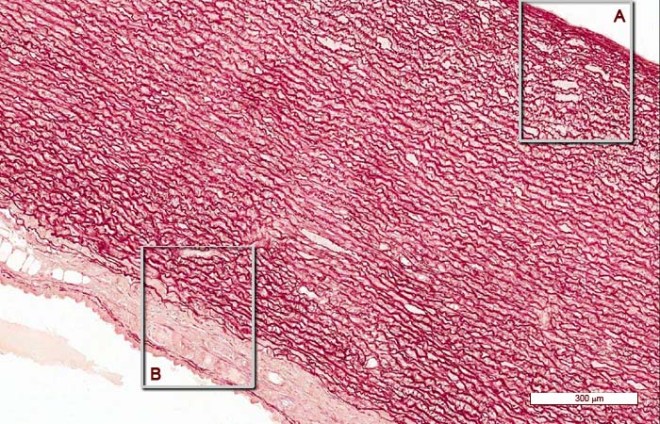
Describir la organización estructural concéntrica básica de todos los componentes del
sistema circulatorio.
Describir la estructura de todos los componentes del sistema circulatorio: corazón, sistema
macrovascular arterias elásticas, arterias musculares, arteriolas, metarteriolas, capilares,
vénulas periciticas, vénulas musculares, venas, capilares y conductos linfáticos. Mencionar
ejemplos de cada tipo de vaso.
Explicar el diagnóstico diferencial general entre vaso arterial y venoso. Realice un esquema
de ambos tipos.
Explicar la clasificación de los capilares (continuos, fenestrados y discontinuos-sinusoides-).
Mencionar ejemplos de cada tipo de capilar. Correlacionar la ultraestructura de los
diferentes tipos de capilares con su función en el órgano donde estén localizados.
Describir brevemente la estructura, ultraestructura, ubicación y funciones de los pericitos.
Modificaciones de la pared arterial en relación con la edad.
Definir el concepto de sistema porta. Explicar su importancia biológica. Mencionar ejemplos
de sistemas porta.
Corazón: conocer su organización estructural en endocardio, miocardio y pericardio.
Explicar el diagnóstico diferencial entre endocardio y epicardio. Estructuras fibrosas del
corazón: válvulas cardíacas, anillos fibrosos, tabiques interventriculares y cuerdas
tendinosas.Mencionar los componentes del sistema de conducción exitatorio cardíaco.
Describir la estructura y ultraestructura de las fibras nodales, de Purkinje y contráctiles
auriculares y ventriculares. Explicar las principales diferencias entre las fibras musculares
cardíacas antes mencionadas.
Vías linfáticas: Estructura de las vías linfáticas: capilares linfáticos, vasos colectores y
conducto torácico. Concepto de edema.
SH10 – SEMINARIO Nº 10: INMUNIDAD Y ÓRGANOS LINFÁTICOS
Reconocer los componentes del sistema linfático: timo, bazo, ganglio linfático, tejido
linfoide difuso y tejido linfoide folicular (tejido linfoide asociado a mucosas – MALT).
Comprender el papel de timo, bazo y ganglios linfáticos en los procesos de inmunidad.
Reconocer las características estructurales de los diferentes órganos linfáticos. Diferenciar
órganos linfoides primarios y secundarios.
Conocer los componentes del tejido linfoide: linfocitos (linfocito B y T), linfoblastos, células
plasmáticas, células dendríticas, macrófagos, células interdigitadas, células de Langerhans.
Células accesorias.
Timo: explicar sus funciones. Describir la organización histológica (capsula, corteza y
médula), componentes celulares (células epitelioreticulares, linfoblastos, linfocitos T, células
dendríticas, macrófagos), componentes de la matriz extracelular y circulación sanguínea.
Células epitelioreticulares: orígenes embriológicos, subtipos, corpúsculos de Hassall. Explicar
los componentes de la barrera hematotímica y su función. Explicar las diferencias
ultraestructurales entre las células epitelioreticulares y las células reticulares. Selección
positiva y negativa de linfocitos.
Ganglio linfático: esplicar sus funciones. Describir la organización histológica: folículos
linfáticos primarios y secundarios (zona externa y centro germinativo), componentes
celulares y de la matriz extracelular. Explicar la circulación sanguínea y linfática. Vénulas de
endotelio alto: estructura, localización y función. Explicar los procesos que se llevan a cabo
en el centro germinativo y su importancia funcional.
Bazo: explicar sus funciones. Describir la organización histológica: capsula, pulpa roja
(sinusoides esplénicos separados por cordones esplénicos o de Billroth) y pulpa blanca
(corpúsculo de Malpighi, vaina linfática periarteriolar, zonas T y B dependientes),
componentes celulares y de la matriz extracelular (fibras reticulares). Explicar la circulación
esplénica y su importancia. Características ultraestructurales de los sinusoides esplénicos.
Tejido linfoide asociado a mucosas (MALT) y a piel (SALT): su localización y la importancia
biológica del mismo.
Nociones básicas sobre inmunidad: tipos de inmunidad, inmunidad ligada a mucosas y de
productos de secreción. Respuesta inmune primaria y secundaria. Expansión clonal.
Memoria inmunológica. Células presentadoras de antígenos. Nomenclaturas CD y CMH.
Inmunidad humoral: tipos de inmunoglobulinas, Linfocitos B, su diferenciación a
plasmocitos Inmunidad celular: tipos de linfocitos T. Colaboración T-B en la respuesta
inmune. Reconocimiento de lo propio y lo ajeno, reacciones autoinmunes como origen de
distintas enfermedades
Diferenciar entre respuesta inmunitaria humoral y la mediada por células. Conocer la
respuesta inmunitaria primaria y secundaria. Células productoras de interleuquinas.
Inmunoglobulinas.
Comprender el papel de los anticuerpos y de la activación del complemento en la respuesta
inmunitaria.
Diferenciar nódulo linfático primario y secundario. Explicar qué es el centro germinativo.
Realizar el diagnóstico diferencial de cada órgano linfático.
SH11 – SEMINARIO Nº 11: APARATO RESPIRATORIO
Identificar las estructuras y órganos que forman el aparato respiratorio.
Vías aéreas superiores: describir la estructura histológica de las cavidades nasales, faringe y
laringe. Epitelio olfatorio y respiratorio, componentes celulares. Células neuroendocrinas.
Importancia funcional.
Vías aéreas inferiores: describir la estructura histológica de la tráquea y bronquios: capas
mucosa, submucosa, cartilaginosa y adventicia y tipos celulares del epitelio respiratorio.
Describir la estructura histológica de los bronquiolos propiamente dichos, terminales, y
respiratorios: capas y tipos celulares. Conocer el diagnóstico diferencial de cada una de
estas estructuras y las funciones que los diferencian.
Alvéolos: tipos celulares que los componen, barrera alvéolo-capilar. Macrófagos alveolares.
Sistema de hematosis: conductos, sacos alveolares y alvéolos. Estructura y ultraestructura
del alvéolo. Tipos celulares: neumonocitos I y II y macrófagos alveolares. Explicar la
composición de la barrera hemato-alveolar y su función. Conocer los componentes del
intersticio alveolar (tejido conectivo y fibras elásticas) y su importancia funcional.
Comunicación interalveolar, su importancia funcional.
Circulación sanguínea del pulmon.
Estructura histológica de la pleura.
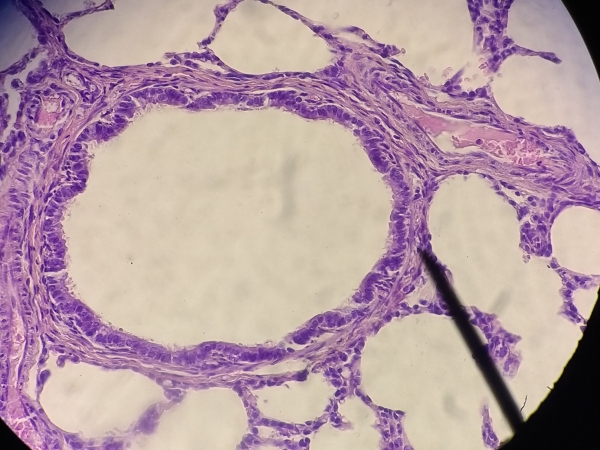
SH12 – SEMINARIO Nº 12: APARATO URINARIO
Reconocer los órganos que componen el aparato urinario y la organización histológica de los
mismos. Principales funciones de este aparato.
Riñón: explicar sus funciones. Describir la organización histológica y diferenciar las
estructuras presentes en corteza y medula. Reconocer al nefrón como la unidad anátomofuncional
del riñón y sus componentes estructurales: corpúsculo de Malpighi (glomérulo
vascular, mesangio y cápsula de Bowman), túbulo contorneado proximal asas de Henle y
túbulo contorneado distal. Conocer las funciones de cada una de estas estructuras.
Diferenciar los tipos de nefronas: corticales y yuxtamedulares. Aparato yuxtaglomerular:
localización, componentes (células mesangilaes extraglomerulares, macula densa, células
yuxtaglomerulares) y función.Túbulos colectores (TC), cálices y pelvis renal. Irrigación del
riñón. Barrera de ultrafiltrado glomerular: conocer los componentes celulares y
extracelulares de la membrana de filtración glomerular, conocer los componentes de la
sangre que pueden atravesarla y de qué depende la filtración de estas moléculas. Mesangio:
conocer la los componentes de la matriz mesangial, conocer la función de las células
mesangiales glomerulares y extraglomerulares y extracelular. Circulación sanguínea: explicar
el sistema porta renal (qué es y dónde se localiza?) y su importancia funcional. Explicar el
sistema renina-angiotensina-aldosterona y la regulación de la presión arterial. Túbulos
colectores y hormona antidiurética.
Vias urinarias: Cálices renales, uréter, vejiga y uréter: describir la organización histológica
organizada en túnicas.
SH13 – SEMINARIO Nº 13: TUBO DIGESTIVO
Conocer los conceptos sobre degradación de alimentos, transporte, absorción y excreción
de sustancias en el tubo digestivo.
Describir la organización histológica general del aparato digestivo: túnicas mucosa (epitelio,
lamina propia y muscular de la mucosa), submucosa, muscular, adventicia o serosa.
Irrigación, drenaje linfático e inervación.
Lengua: estructura general
Esófago: función. Organización histológica: mucosa (epitelio plano estratificado, lamina
propia con gl. esofágicas cardiales, muscular de la mucosa), submucosa (con glándulas
esofágicas propiamente dichas). Estructura a distintos niveles. Glándulas esofágicas
cardiales de la mucosa (glándulas tubulares mucosas ramificadas), glándulas esofágicas
propiamente dichas (importancia en la protección de la mucosa esofágica.
Estómago: función. Organización histológica, características ultraestructurales de los tipos
celulares de las glándulas corpofúndicas (células principales, parietales mucosas y
neuroendócrinas) y sus funciones. Sistema neuroendocrino difuso: tipos celulares y
funciones. Histofisiología de la mucosa gástrica. Regeneración epitelial.
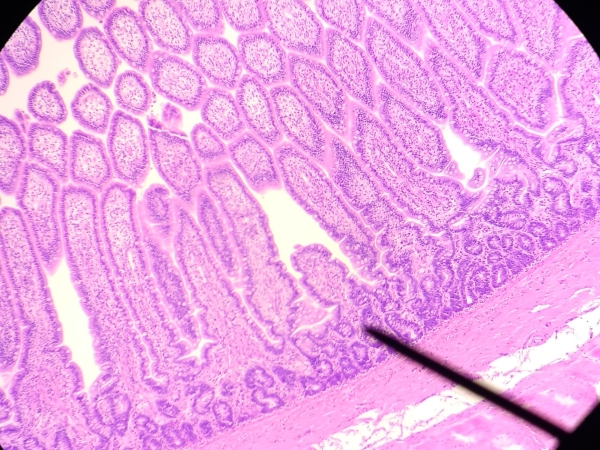
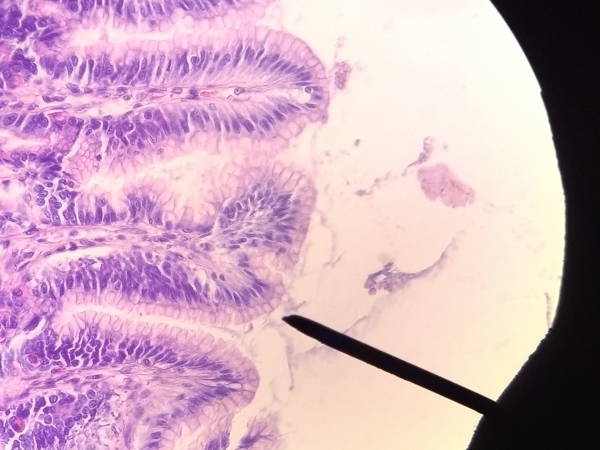
Intestino delgado: función. Organización histológica del duodeno y yeyuno-íleon.
Características ultraestructurales de los tipos celulares presentes de las glándulas de
Lieberkühn. Enterocitos: funciones digestivas y absortivas. Enzimas del glucocálix, su
importancia en los trastornos de absorción de hidratos de carbono. Células de Paneth.
Intestino grueso: función. Organización histológica del colon, apéndice cecal y recto.
Funciones inmunológicas del tubo digestivo: tejido linfoide asociado con el tracto
gastrointestinal (GALT). Inervación del tubo digestivo: plexos de Meissner y de Auerbach
Explicar la diferencia entre una microvellosidad, una vellosidad y una válvula connivente
SH14 – SEMINARIO Nº 14: GLÁNDULAS ANEXAS DEL TUBO DIGESTIVO
Hígado: concepto del órgano como glándula mixta. Describir su organización histológica
general (lobulillo hepático, tipos de lobulación, espacios portales, vías biliares
intrahepáticas). Hepatocito: características estructurales y ultraestructurales, función.
Irrigación hepática: sistema porta hepático, sus componentes, características de los
sinusoides hepáticos. Espacio de Disse. Circulación biliar. Diferentes enfoques en la división
del parénquima hepático. Tipos de lobulillos: criterios de clasificación. El hígado como
órgano de defensa: fagocitosis, producción de IgA en el tubo digestivo, su captación
hepática y su secreción con la bilis. Célula de Kupffer: localización y función. Describir la vía
biliar.Papel del hígado en el metabolismo del colesterol. Lipoproteínas de alta, media y baja
densidad.
Vesícula biliar y vías extra-hepáticas: describir la estructura histológica.
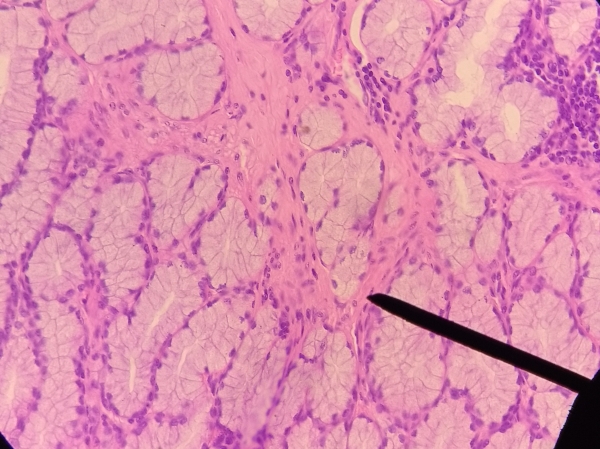
Pancreas exócrino: función. Describir la organización histológica (adenómero y porción
excretora). Describir la estructura y ultraestructura de un acino pancreático, conocer los
productos de secreción y sus funciones. Describir los conductos excretores; conocer la
función de la célula centroacinar. Establecer un diagnostico diferencial con la glándula
submaxilar. Control hormonal de la secreción exócrina.
Glándulas salivares mayores: conocer la estructura histológica de las glándulas parótida,
submaxilar y sublingual. Clasificar las glándulas según morfología de los adenómeros,
mecanismo de secreción, tipo de adenómero (acino mucoso, seroso y mixto). Diferenciar los
conductos excretores: intercalar, estriado o intralobulilar, interlobulillar. Inervación.
Composición y función de la saliva.
SH15 – SEMINARIO Nº 15: SISTEMA ENDÓCRINO
Describir las características generales de las glándulas endócrinas. Origen embriológico.
Definir los conceptos de hormona, órgano y célula blanco. Diversidad citológica de las
células endócrinas. Nociones sobre mecanismos de acción hormonal. Mencionar las
relaciones y mecanismos de regulación de las glándulas endócrinas con el Hipotálamo.
Hipófisis: función. Describir la organización histológica de la glándula (adenohipófisis y
neurohipófisis). Histogénesis. Conocer los distintos orígenes embriológicos de la glándula.
Componentes celulares de la adenohipófisis: caracterizar los tipos celulares según su
morfología, tinción y hormonas que secreta. Conocer el origen de las hormonas
neurohipofisarias. Mencionar los componentes del sistema porta hipotálamo-hipofisario y
su importancia funcional. Eje hipotálamo-hipofisario.
Tiroides y paratiroides: describir la organización estructural de la glándula. Reconocer los
tipos celulares y las funciones de cada uno de ellos. Relacionar la morfología del epitelio
glandular con su estado funcional. Describir brevemente el proceso de síntesis de las
hormonas tiroideas y su función. Células parafoliculares: características y función.
Suprarrenal: identificar la estructura general. Reconocer la organización de la corteza en
capas. Describir los tipos celulares de cada capa de la corteza y los de la médula,
mencionando la ultraestructura y función de cada uno de los tipos celulares. Histogénesis.
Circulación sanguínea.
Páncreas endócrino: Describir los islotes de Langerhans; conocer los tipos celulares y sus
funciones; técnica histológica de tinción para reconocer los tipos celulares.
SH16 – SEMINARIO Nº 16: APARATO GENITAL FEMENINO I
Ovario: describir la estructura histológica del órgano (epitelio ovárico, corteza, médula e
hilio). Describir la estructura histológica de los diferentes tipos de folículos (primordial,
primario unilaminar y multilaminar y secundario): diferenciar oocito, zona pelúcida, células
de la granulosa, líquido antral, teca interna y externa. Conocer la función de cada una de las
estructuras del folículo. Explicar el proceso de ovogénesis y de atresia folicular. Describir el
cuerpo lúteo o amarillo, el proceso de formación y función. Diferenciar cuerpo lúteo, cuerpo
albicans y folículo atrésico. Células intersticiales. Describir el ciclo ovárico y las distintas
fases del ciclo sexual. Explicar qué es el eje hipotálamo-hipofisario-ovárico.
Trompas de Falopio: describir la estructura histológica del órgano. Función. Influencias
hormonales sobre su epitelio.
SH17 – SEMINARIO Nº 17: APARATO GENITAL FEMENINO II
Útero: describir la estructura histológica del útero (endometrio, miometrio, perimetrio).
Describir el ciclo endometrial: estructura histológica de la mucosa en las distintas fases
(proliferativa, secretora, isquémica, menstrual). Irrigación del endometrio.
Cuello uterino: describir la estructura histológica del endo y exocervix. Reconocer sus
diferencias. Importancia de la zona de transición epitelial en la patología ginecológica.
Cambios del trofismo epitelial hormono-dependientes. Citología exfoliativa: extendido de
Papanicolaou. Características de las células superficiales, intermedias y parabasales en
distintos momentos del ciclo sexual femenino. Su importancia diagnóstica.
Vagina: describir la estructura histológica. Conocer el ciclo y citología exfoliativa.
Glándula mamaria: describir la estructura histológica de la glándula en reposo, puerperal,
prepuberal y en involución. Conocer qué tipo de glándula exócrina es según su morfología y
mecanismo de secreción. Estroma de la mama: inter e intralobulillar Componentes del
parénquima: célula mioepitelial y su función. Características de la secreción láctea.
SH18 – SEMINARIO Nº 18: APARATO GENITAL MASCULINO
Testículo: describir la estructura histológica del órgano (Albugínea, túbulos seminíferos,
tejido intersticial). Túbulos seminíferos: morfología y estructura del epitelio seminífero:
células germinales (espermatogonias tipo A y B, espermatocitos primarios y secundarios,
espermátides tempranas y tardías), células de Sértoli, membrana basal; células mioides.
Caracterizar las diferentes células del epitelio seminífero según su morfología nuclear y
ubicación en el epitelio. Explicar los procesos de espermatogénesis (proliferación y
diferenciación de las células germinales), espermiogénesis y espermiación. Conocer las
diferenciaciones nucleares y citoplasmáticas de la espermátide. Describir la ultraestructura
del espermatozoide. Onda y cilos espermáticos. Asociaciones celulares. Tejido intersticial:
describir la estructura, ultraestructura y función de las células de Leydig. Espermograma
normal. Conocer las vías excretoras: rete testis, tubos rectos, conductos eferentes. Describir
los componentes de la barrera hemato-testicular y su importancia funcional. Describir
detalladamente la regulación hormonal de la función testicular.
Epidídimo: estructura histológica general, diferencias entre sus porciones. Función.
Conducto deferente: estructura histológica y función.
Uretra: estructura histológica general, porciones.
Pene: estructura histológica.
Vesícula seminal: conocer su estructura histológica y función.
Próstata: estroma prostático, características de los alvéolos prostáticos. Secreción
prostática.
SH19 – SEMINARIO Nº 19: PIEL Y FANERAS.
Describir la organización histológica de la piel: epidermis, dermis e hipodermis.
Epidermis: describir los estratos celulares y los tipos celulares que los componen. Conocer la
estructura, ultraestructura y función de los queratinocitos, melanocitos, células de
Langerhans y células de Merkel. Explicar el proceso de queratinización. Melanocitos:
explicar el proceso de pigmentación de la pie y su importancia funcional. Células de
Langerhans. Sistema inmunológico de la piel (SALT). Células de Merkel, sensibilidad cutanea.
Dermis: diferenciar dermis papilar y reticular. Reconocer sus componentes (tipos de tejido
conectivo, vasos, nervios, Inervación de la piel. Dermis: Unión dermo-epidérmica.
Características de la dermis papilar y la reticular. Proceso reparativo de la piel. Glándulas
sebáceas: características estructurales, tipo y mecanismo de secreción. Función del sebo.
Glándulas sudoríparas ecrinas y apócrinas: características del adenómero y del conducto
excretor, composición del sudor y función.
Pelos y uñas: Folículo piloso, crecimiento del pelo. Estructura de la uña.
Diferenciar la epidermis y la dermis de la piel fina y gruesa.
SH20 – SEMINARIO Nº 20: SISTEMA NERVIOSO
Describir la organización del sistema nervioso (central y periférico).
Sistema nervioso central (SNC): reconocer la organización de la sustancia gris y blanca,
cavidades ependimarias en cerebro, cerebelo y médula espinal.
Describir la estructura del cerebro, cerebelo y médula espinal. Describir cómo se observan
estos órganos con las principales técnicas de coloración del tejido nervioso (basofilia, Cajal,
Golgi).
Cerebro: reconocer la sustancia blanca, la corteza cerebral con sus distintas capas y células,
la cubierta meníngea, los ventrículos y el plexo coroideo. Describir la estructura,
ultraestructura y función de los principales tipos celulares. Explicar los conceptos de
organización laminar y columnar de la corteza cerebral. Aferencias y eferencias.
Cerebelo: reconocer la sustancia blanca, la corteza cerebelosa con sus distintas capas y
células y la cubierta meníngea. Describir la estructura, ultraestructura y función de los
principales tipos celulares. Describir la eferencia y las aferencias de la corteza cerebelosa.
Definir el concepto y describir la estructura y ultraestructura del glomérulo cerebeloso. Con
qué técnicas se puede evidenciar un glomérulo cerebeloso?
Médula espinal: Reconocer las sustancia blanca y gris, las motoneuronas, neuropilo, astas
anteriores y posteriores, raíces nerviosas anteriores y posteriores, surcos medio anterior y
posterior, conducto ependimario, cubiertas meníngeas y nervios periféricos. Describir la
estructura, ultraestructura y función de los principales tipos celulares. Diagnostico
diferencial entre asta anterior y posterior con la técnica de Cajal.
Explicar el diagnóstico diferencial entre los distintos órganos del SNC (cerebro, cerebelo,
médula espinal).
SNP: organización, estructura y función de un nervio. Clasificación. Plexos nerviosos
viscerales.
Ganglio raquídeo y autónomo o neurovegetativo (simpático): estructura histológica.
Establecer un diagnostico diferencial entre un ganglio raquídeo, simpático y parasimpático.
SH21 – SEMINARIO Nº 21: ORGANOS DE LOS SENTIDOS
Ojo: organización y estructura de sus tres capas. Conocer sus orígenes embriológicos.
Características histológicas de la capa fibrosa: esclerótica cornea y conjuntiva. Histofisiología
del limbo esclero-corneal. Capa media: coroides, cuerpos ciliares e iris. Epitelio y estroma.
Producción de humor acuoso, su circulación y eliminación. Características del cristalino.
Modificaciones con la edad. Capa interna: retina: organización en capas. Circuitos de
neuronales de proyección y locales. Epitelio pigmentario. Fotorreceptores. Células de
Müller. Barrera hemato-ocular. Retina: describir su organización en capas, describir la
estructura, ultraestructura y función de los distintos tipos neuronales y glía. Describir la
función del epitelio pigmentario y de los fotoreceptores. Mencionar el mecanismo de
nutrición. Explicar brevemente la histogénesis y la histofisiología de la retina. Zonas de la
retina.
Oído: características generales de sus tres porciones: externa, media e interna. Conducto
auditivo externo: estructura histológica. Membrana timpánica. Oído medio: estructura
histológica. Trompa de Eustaquio, su importancia funcional. Oído interno: porciones ósea y
membranosa; conductos semicirculares, utrículo y sáculo. Organo de Corti.